Ма}{а
Участник
Источник: http://www.equipodiatry.com/article_puncture_wounds.htm
Перевод текста с английского выполнен Дерягиной Марией.(т.е. мной )
)
Перевод "ручной", без использования переводческих программ.
Выставляю на суд знатоков. Жду предложений, подсказок, конструктивной критики
Доскональный взгляд на колотые раны в копыте
1. Введение
Роговой копытный башмак обычно устойчив к повреждениям, но при определенных обстоятельствах острые предметы могут пробить подошву и стрелку. Кожа выше уровня венчика так или иначе ограничивает раны, разрывы и проколы передней конечности. Раны поверхности подошвы ноги чаще всего происходят, когда лошадь наступает на острый предмет(-ы), например, гвоздь. Колотые раны классифицируются в зависимости от глубины проникновения (поверхностные и глубокие) и местонахождения на ноге. (ссылки на литературу №№1-3) Поверхностные раны проникают только в роговой слой, в то время как глубокие раны проникают в зародышевый эпителий. Однако, ранам подошвы достаточно проникнуть только на 1 см, чтобы повредить зародышевый эпителий, в то время как ранам стрелки достаточно только 1,5 см, чтобы проникнуть в жизненные структуры. К счастью, наиболее распространены раны на поверхности подошвы. Глубокие раны гораздо более серьезны и подразделяются на три типа в зависимости от месторасположения. Раны первого типа проникают в подошву и могут повредить дистальную фалангу, в то время как раны второго типа проникают в стрелку и пятку и могут вовлечь внутреннее пальцевидное сухожилие сгибателя, внутреннюю сезамовидную непарную связку, челночную бурсу, копытный сустав, оболочку сухожилия сгибателя пальца и подушку пальца. повреждения третьего типа проникают в венчик и могут вызвать гнойное воспаление кости дистальной фаланги, гнойное воспаление сопутствующего хряща третьей фаланги или гнойный артрит копытной кости. Поскольку глубокие раны имеют повышенный риск серьезных последствий, невозможно переоценить необходимость раннего обнаружения структурных повреждений, активное лечение и хирургическое вмешательство уже на ранних этапах. Предположение, что рана поверхностная может спровоцировать задержку организации наиболее подходящего лечения, что может поставить для лошади вопрос жизни и смерти. Эта статья будет посвящена различным клиническим случаям, видам диагностики и лечению колотых ран копыта.
2. Клиническая картина и диагностирование
Как поверхностные, так и глубокие колотые раны часто сопровождаются хромотой. Степень хромоты может значительно меняться в зависимости от глубины, местонахождения и размера раны. При поверхностной ране в начале хромота может быть минимальной, но, с развитием абсцесса, в течение нескольких дней может стать намного более серьезной. Вообще, колотые раны, затрагивающие кожу, становятся достаточно болезненными вскоре после травмы. Серьезная хромота, когда лошадь не может встать на ногу, проявляется когда жесткий рог копытного башмака сдерживает опухоль, вызванную воспалительным процессом. Раны, которые затрагивают более глубокие структуры, такие как копытная кость или какие-либо синовиальные структуры, такие как челночная сумка, копытный сустав, оболочка сухожилия сгибателя пальца и/или глубокий пальцевый сгибатель, обычно быстро набирают симптомы. К сожалению, установить глубину раны за пределами рога копытного башмака может быть достаточно сложно и даже серьезные симптомы мало чем могут помочь в определении задетых структур. Информация о том, когда произошла травма и где находится рана, может помочь врачу выбрать наиболее подходящие методы диагностирования и стратегию лечения. Подробная история совместно с внимательным клиническим осмотром важны для определения направления использования приборов визуальной диагностики (рентген и УЗИ) а так же оценить необходимость патологического исследования жидкости в суставе/синовиальной сумке/оболочке сустава (существует ли риск синовиального сепсиса). Так же может быть необходимо магнитно-резонансное исследование для более точного определения степени повреждения. (ссылка из литературы №4)
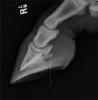
Многие лошади указывают на поврежденную область перенося вес при ходьбе на здоровую область. Увеличение давления на пальцевидный сустав - обычное дело и в некоторых случаях оно может быть увеличено только в поврежденной области. При этом может "греться" венчик и/или роговой башмак в поврежденной зоне. Когда состояние становится хроническим, можно наблюдать опухоль бабки, так же из-за доброкачественного искривления(выпуклость на стенке копыта (Может возникать в любой его части. Оставленное без исправления, может нарушать зацепный угол, медиально-латеральный баланс и симметрию копыта. Часто является результатом заболевания белой линии. - прим. перев.), связанного с воспалительным процессом в копыте, может развиться не септическое излияние внутри оболочки пальцевого сгибателя. Применение пробных клещей (инструмент для пальпации копыта) позволяет выявить болезненные участки, скрытые под слоем копытного рога. - прим. перев.) вскоре после травмы может показать лишь незначительную чувствительность, но со временем болезненная реакция будет выявлена по всей поверхности подошвы. Визуальный осмотр в большинстве случаев позволит определить причину хромоты и начать нужно с очищения стенки копыта, подошвы и стрелки. Если вызывающий раздражение объект все еще остается в копыте,(особенно рентгеноконтрастные материалы) необходимо попытаться сделать несколько рентгеновских снимков, которые позволят врачу определить глубину поражения и оценить, какие структуры могут быть задеты. (рис.1)
Рис.1: острое инородное тело повредило стрелку этой лошади. Полноценное ренгенологическое исследование копыта с находящимся в нем инородным телом важно для определения глубины и направления поражения, а так же для определения того, какие структуры могут быть задеты.
Подрезание подошвы копытным ножом или подпиливание рашпилем стенки копыта может открыть колотую рану, черную линию или трещину на поверхности подошвы. После того, как поверхность копыта очищена и рана найдена, необходимы стерильная обработка копыта антисептическим средством и промывание спиртом. Это позволит продолжить лечение без опасения инфицировать окружающую здоровую ткань. Исследование раны стерильным зондом или иглой канюли может быть полезным для определения глубины и направления раны. Рентгены, сделанные с зондом/иглой канюли в месте повреждения могут дать более четкое представление о глубине, направлении раны и задетых структурах. Когда найдена явная трещина или черная линия, дальнейшее исследование раны может привести к абсцессу. Копытный нож с маленькой петлей или костная кюретка (№2) будут полезны для осмотра этих зон и установления дренажа. Определение местонахождения раны в стрелке может оказаться сложным, т.к. эластичные ткани стрелки обычно закрывают рану. После очистки копыта, если рана не очевидна, необходимо методично использовать пробные клещи, чтобы найти чувствительную точку и определить предположительное местонахождение раны. Хирургическая обработка раны острым ножом необходима для удаления некротической ткани а так же каких-либо посторонних частиц, находящихся в ране. Глубина этой обработки определяется появлением живой ткани и направляется с помощью установленного стерильного зонда.
Рентгенологическое обследование рекомендуется во всех случаях для определения наличия сопутствующих проблем с костями, таких как трещины, остит и в последствии омертвение кости. Можно увидеть газовые затемнения, осколки и рентгеноконтрастные инородные тела и это может помочь определить глубину и направление прокола. Более продвинутые рентген-технологии, такие как фистулография или контрастная артрография могут быть необходимы чтобы определить труднодоступную рану и более точно оценить особые структуры(особенно синовиальные), которые могут быть задеты. Технология определения для этих процедур будут обсуждаться в этой статье чуть позже. Остит и омертвение тканей кости могут неделями не проявляться на рентгенах и, следовательно, могут быть назначены дополнительные рентгены, если рана не заживает должным образом. Доказано, что диагностическая ультразвуковая эхография так же чрезвычайно полезна в определении степени поражения, вызванного ранением, будь то колотая или рваная рана передней конечности. Использование ультразвуковой диагностики может быть полезным для определения ран на подошве, но при ранах других областей оно малоэффективно из-за ограниченных кожей отверстий в венчике и мягких тканей стрелки. С учетом этого ограничения, исследование ультразвуком было полезно для определения повреждений сухожилия и синовиального растяжения а так же для определения характера синовиальной жидкости в копытном суставе, челночной бурсе и оболочке сухожилия сгибателя пальца. Рост насыщенности клетками и волокнами в синовиальной жидкости повышает ее эхогенность. Наличие воздушных затемнений означает либо открытое пространство между суставами, либо наличие газопродуцирующих организмов в внутрисуставной жидкости. К тому же, затеняющие предметы можно рассмотреть на ультразвуковой эхографии, что позволит подтвердить/опровергнуть наличие посторонних материалов, таких как деревянные щепки, что очень распространено для ран венчика. Специфика использования УЗИ будет при необходимости описана чуть позже.
Клиническая оценка патологии синовиальной жидкости челночной бурсы, копытного сустава и/или оболочки сухожилия сгибателя пальца обычно необходима для подтверждения синовиального сепсиса. Может быть полезно с помощью иглы, введенной в нужную точку сустава, ввести стерильный сбалансированный электролитный раствор в объеме, необходимом для создания существенного давления жидкости внутри сустава. Положительный тест на давление жидкости в суставе, подтвержденный вытеканием жидкости из раны, четко определяет, что синовиальная капсула была повреждена. При этом синовиальные структуры скорее всего заражены и потенциально септичны. Ранняя постановка диагноза и активное лечение крайне важны для эффективного лечения ран, затрагивающих челночную бурсу, копытный сустав, оболочку сухожилия сгибателя пальца и глубокий пальцевый сгибатель и, следовательно, такие диагностические процедуры оправданы. Раны венчика лечатся похожим образом с восполнением внутрисуставной жидкости и тестом на давление жидкости, проводимом на копытном суставе, если рана дорсальная(относится к передней части поверхности копыта - прим. перев.), и тем же тестом на оболочке сухожилия сгибателя пальца, если рана пальмарная(относится к задней части поверхности копыта - прим. перев.), так же они должны быть внимательно обследованы на наличие инородных тел, в частности заноз. Где возможно, необходимо попробовать залечить эти раны.
Проникающие объекты обычно загрязнены землей, ржавчиной и навозом. Эти вещества проносятся глубоко в рану. Поверхностная часть раны обычно быстро изолируется. Без подходящего дренажа, развивается анаэробная среда, что может привести к росту анаэробных бактерий. Формирование абсцесса - обычное явление, но оно требует дренажа. Несмотря на то, что абсцесс можно легко дренировать, в тканях все равно может остаться хоть одна бактерия или даже целые группы бактерий Clostridium tetani, вызывающие столбняк. Зачастую с этой болезнью очень тяжело справиться, поэтому ее лучше предотвращать вакцинированием. Необходимая защита будет при вакцинации токсоидом столбняка; тем не менее, в случае раны копыта необходимо дать усилитель токсоида. Невакцинированные лошади должны получить и то, и другое как можно скорее после травмы. Можно попросить коваля помочь с колотой раной копыта. Поверхностные раны дают хороший прогноз выздоровления; самое максимальное, что может произойти, это хромота на сутки или двое, тогда как глубокие раны требуют хирургической обработки. Поверхностные раны и инфекции легко лечатся с помощью установки дренажа, пропитки копыт раствором горькой(английской) соли, припарками, пока не остановится дренаж и защитой копыта пока не заживет трещина в копытной капсуле. Так как с более глубокими ранами, упомянутыми ранее в этой статье, могут возникнуть серьезные проблемы, автор считает, что, если повреждена кожная ткань и необходима обработка этой ткани, стоит вызвать для этого ветеринара. Любая задержка в начале необходимого лечения может иметь серьезные последствия. Обработка может быть болезненной, что делает необходимым использование обезболивающего на уровне пальмарного пальцевого или абаксиального сезамовидного нервов. Вдобавок процедура может вызвать кровотечение, которое можно остановить кровоостанавливающим жгутом. Все чаще используются местные вливания для поднятия уровня антибиотиков в копыте; выполнить их может только ветеринар. Могут быть назначены такие лекарства, как антибиотики и противовоспалительные препараты; они требуют рецепта ветеринара. Если появившуюся в копыте инфекцию взялся лечить коваль, это может быть воспринято как ветеринарная практика, за что коваля могут привлечь к ответственности.
3. Септическое воспаление копытной кости и омертвление костных тканей
Колотые раны подошвы копыта могут внести бактерии и инородные вещества в подошвенную часть копытной кости и зачастую стать причиной септического воспаления копытной кости. Септическое воспаление копытной кости приводит к разрушению костных тканей копытной кости и обычно сопровождается наличием гнойного экссудата(похожего по консистенции на таковой при не септическом воспалении - ссылка на литературу №5). В добавок, хроническая инфекция мягких тканей (например, подподошвенный абсцесс от предыдущего прокола) может так же распространиться в кость. Септическое воспаление копытной кости может так же проявиться в виде осложнения хронического ламинита. Наличие сопутствующей травмы надкостницы, бактериального заражения и малая васкуляризированность отколовшихся фрагментов вытекает в повышенный риск омертвения кости и остита в копытной кости
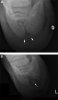
Клинический осмотр схож с осмотром других колотых ран и очень часто с его помощью находится дренажный путь, ведущий к копытной кости. Порой, лошадь, системно находящаяся на антибиотиках и противовоспалительных препаратах, не покажет заметной хромоты или вытекания жидкости пока не прекратится применение лекарств/антибиотиков. Как бы там ни было, рентген должен показать поврежденную зону, чтобы определить наличие остеита или омертвления костных тканей. (рис.2)
Рис.2: (А): Септическое воспаление копытной кости на рентгене. (Б): Септическое воспаление копытной кости с начавшимся процессом омертвления костной ткани.
При необходимости нужно сделать фистулограмму, чтобы определить путь инородного тела и/или оценить объем поврежденных тканей. Так же можно сделать флебограмму, чтобы оценить приток крови к поврежденной зоне.
Хирургический дренаж и обработка пораженной кости и омертвевших мягких тканей необходимо для заживления раны. Раны подошвы можно безопасно осмотреть и обработать когда лошадь стоит. Перед операцией лошадь должна стабильно получать антибиотики и противовоспалительные препараты. Вокруг раны необходимо удалить участок в 1-2см. в диаметре для того, чтобы полностью исследовать путь раны, если только по рентгену не видно, что остит/омертвление тканей затронул большую область.
Хирург должен следовать дренажному тракту (если таковой имеется) и сделать так, чтобы все поврежденные ткани отделились и их можно было бы легко удалить; так же он должен установить эффективный вентральный дренаж экссудата. Важно полное иссечение дренажного пути. Если дренажного тракта нет, необходимо направить рентгеновский аппарат с рентгеноконтрастными маркерами на подошву и сделать снимок, чтобы определить путь к поврежденной кости. Необходимо использовать кровоостанавливающий жгут на щетке и проксимальных сесамовидных костях чтобы минимизировать кровопотери и позволить хирургу различить здоровые и поврежденные ткани. Так же можно сделать местное вливание антибиотиков уже после установки жгута, но до начала операции. При повреждениях подошвы поврежденную часть необходимо удалить острым ножом. Поврежденные костные ткани необходимо удалить при помощи выскабливания. Несмотря на то, что в пробе зараженной костной ткани могут появиться различные бактериальные организмы, она должна помочь определить подходящие антибиотики. Удаление всей зараженной/пораженной ткани важно для рассасывания дренажа.
После операции необходим стерильный бандаж на весь период реабилитации, который необходимо менять ежедневно для эффективного удаления излишков дренажа. Ежедневный осмотр прооперированной области позволит определить необходимость дальнейшей обработки. Через 5-7 дней можно установить лечебную пластину, которая облегчит ежедневную смену бандажа. Обработка личинками насекомых это нетравматичный, минимально инвазивный способ удалить омертвевшие ткани из обширной инфицированной области копыта. Эта терапия обычно используется совместно с фосфорисцентной хирургической обработкой. Такая терапия сокращает время заживления послеоперационных повреждений копытной кости и полезна в лечении хронических постоянно повторяющихся не заживающих язв копыта, болезней стрелки, некроза копытных хрящей, хронических абсцессов мягких тканей и остеомиелита. (ссылка на литературу №6)
Прогнозы о будущей прочности копыта зависят от причины инфекции, ее продолжительности и правильности хирургической обработки. Один источник сообщал, что, даже после удаления до 25% копытной кости, есть возможность, что копыто снова станет крепким.(ссылка на литературу №7)
4. Проникающие ранения в области челночного блока
Проникающие ранения стрелки могут дойти до глубокого пальцевого сгибателя, а в зависимости от направления, еще и до челночной бурсы, копытного сустава и/или оболочки сухожилия сгибателя пальца. Такие травмы грозят завершением карьеры и даже являются угрозой для жизни, т.к. сепсис в любой из этих синовиальных структур 100%-но приводит к плачевным результатам. Сепсис в любой синовиальной структуре требует немедленного активного лечения. Следовательно, т.к. раны этой области потенциально могут затронуть синовиальные структуры, имеет смысл внимательно осмотреть все синовиальные структуры на предмет повреждений. Если рентгеноконтрастное инородное тело все еще находится на своем месте, нацеленные на обследование рентгеновские снимки могут помочь определить глубину поражения. Полный комплект таких рентгенов необходим для оценки глубины и направления проникновения, а так же укажет на повреждения мягких тканей и костей ноги(см. предыдущее обсуждение). Необходимо как минимум два снимка, сделанных в прямоугольной проекции, в присутствии зонда в нужной области, для правильного определения глубины и направления раны. Если объект был удален перед осмотром, чтобы обнаружить место прокола, необходимо будет внимательнейшим образом осмотреть копыто. Можно использовать стерильный металлический зонд, чтобы определить, какие процессы идут в ране и какие области она затрагивает. (рис.3)
Рис.3: Стерильный зонд был установлен в колотую рану стрелки и помогает определить, что рана не настолько глубока, чтобы затронуть челночную бурсу, копытный сустав или оболочку сухожилия сгибателя пальца.
Контрастная фистулография и контрастная артрография/бурсография - рнгенологические методы, которые можно в дальнейшем использовать, чтобы определить, повлияла ли рана на глубокий пальцевый сгибатель и синовиальные структуры.
Контрастная фистулография полезна для определения глубины и направления пути раны при помощи установки катетера на рану и введения контрастного вещества под давлением. Путь, по которому идет контраст обычно совпадает с путем прокола. (рис.4)

Рис.4: Контрастная фистулография колотой раны передней стенки копыта, которая показывает, что рана доходит до слоистой части рога.
Контрастная артрография/бурсография выполняется посредством введения контраста в копытный сустав, челночную бурсу или оболочку сухожилия сгибателя пальца независимо, чтобы показать целостность синовиальных мембран. (рис.5)

Рис.5: Контрастная артрограмма здорового копытного сустава лошади с колотой раной стрелки. Контрастное вещество не вытекает из сустава. Это означает, что рана изначально не задевала копытный сустав, но рекомендуется все равно сделать анализ внутри суставной жидкости.
Если рана достигла одной из этих синовиальных структур, можно будет увидеть, как контраст вытекает из синовиальной полости в близлежащие ткани и в путь раны.
Диагностическое УЗИ может быть полезно в исследовании ран стрелки. Внимательный осмотр с использованием зонда на стрелке может выявить пузырьки воздуха в мягких тканях копыта, челночной бурсе или копытном суставе, а так же подтвердить наличие проникающей раны и возможное заражение. Диагностическое УЗИ так же может быть использовано совместно с установкой зонда или иглы, т.к. благодаря их металлическому составу, они создают затеняющий артефакт (структура, вызванная обработкой. - прим. перев.), который можно рассмотреть и, проследив за которым в реальном времени, можно определить, были ли задеты какие-либо ключевые структуры. К тому же, при последующих УЗИ, по изменениям в структуре и количестве синовиальной жидкости, можно будет увидеть, как действует лечение. Установка всасывающего дренажа в дистальной области, месте наибольшего расширения оболочки, может быть выполнена при помощи ультразвука. Это особенно важно для оценки эффективности всасывающей конструкции в сборе скапливающейся жидкости, образовавшейся внутри оболочки сухожилия сгибателя пальца.
В любом случае рекомендуется асептически собрать образец внутрисуставной жидкости из отдаленного от раны участка. Рост общего количества клеток (>30-40.000 клеток/µl) с преобладанием нейтрофилов и повышенный уровень общей концентрации протеина (>= 3 грамм/dl) основные признаки сепсиса. Окрашивание по Граму суставной жидкости может показать свободные бактерии в суставной жидкости. Жидкость должна быть представлена на анализ бактериальных культур и анализ чувствительности к антибиотикам. Необходимо получить образцы синовиальной жидкости из копытного сустава, оболочки сухожилия сгибателя пальца и челночной бурсы. Если хотя бы одна или более из этих структур заражены, прогноз может улучшить только ранняя постановка диагноза и немедленное и активное медицинское и хирургическое вмешательство.
Необходимые медицинские действия включают в себя системные антибиотики широкого спектра, подходящую хирургическую обработку,(как самой раны, так и эндоскопически), обильное промывание синовиальной структуры, местные вливания антибиотиков и внутрисуставные антимикробные препараты.
От того, что вы обнаружите при диагностике, будет зависеть какие хирургические методы применять. При ране, которая затрагивает стрелку, но вы считаете, что синовиальные структуры не задеты, нужно удалить ороговевшую ткань с области раны и исследовать путь раны до самого его конца. Зонд или инъекция нового синего метилен-красителя в путь раны могут использоваться чтобы проследить рассечение. Если вы считаете, что рана задела какую-либо из синовиальных структур, необходимо эндоскопически обеспечить доступ к ране для обработки и промывания. Эту процедуру нужно проводить под общим наркозом. В то же время, можно местно вливать необходимые антибиотики. Эндоскопическое обследование этих синовиальных структур было описано в другой статье. (8-я ссылка в списке использованной литературы) Вдобавок к эндоскопической обработке и промыванию, область ранения необходимо обработать острым ножом и удалить всю омертвевшую ткань.
После завершения процедуры, в поврежденную синовиальную структуру вводится антибиотик.
Раньше инфекции челночной бурсы лечили при помощи так называемой «проходной» операцией. Эта процедура включает в себя создание на стрелке "окна" в форме воронки, слой за слоем проходя через ткани, чтобы открыть глубокий пальцевый сгибатель. По ходу необходимо обрабатывать всю омертвевшую ткань вокруг места обработки прокола. (рис.6)

Рис. 6: Этой лошади сделали «прохудную» операцию и можно увидеть "окно" сквозь стрелку к глубокому пальцевому сгибателю.
Если выходит, что прокол идет дальше в глубокий пальцевый сгибатель, в нем делается продольный разрез, который разделяет ткани сгибателя, что позволит увидеть челночную бурсу. Любая омертвевшая, некротическая часть сгибателя вырезается. Челночная бурса вскрывается и промывается. Аккуратное вырезание "окна" через глубокий пальцевый сгибатель поверх коркового слоя сгибателя челночной кости особенно важно, чтобы избежать проникновения копытного сустава дистально к челночной кости (через непарную связку) и образования пальмарного/плантарного кармана в копытном суставе или оболочке сухожилия сгибателя пальца проксимально к челночной кости. Оболочку пальцевого сгибателя и копытный сустав необходимо расширить, чтобы определить, была ли травма случайной или это системное заболевание.
Послеоперационный период - очень важная часть этой процедуры. Промывание бурсы/сустава/оболочки и, как местные вливания, так и внутрисуставные/подоболочечные антибиотики необходимо применять в течение трех дней подряд, а затем в течение трех дней через день до видимого улучшения. Послеоперационные раны и рассеченная часть стрелки должны находиться под стерильной повязкой, которую нужно менять каждый день до тех пор, пока выделения из ран не начнут сокращаться. Период восстановления после «проходной» операции намного дольше, нежели для лошадей, которых лечили эндоскопическим промыванием челночной бурсы. Ране после операции понадобится существенно больше времени, чтобы заполниться и намного больше пост-операционного ухода. Лошадям, которым необходима «проходная» операция можно установить в рану имплантат губчатого вещества кости, чтобы обеспечить заращение омертвевшего пространства, предотвратить усиление загрязнения и обеспечить место, куда смогут переместиться клетки во время заживления раны.
Когда финансовые возможности ограничивают использование более инвазивных методов, можно делать промывание челночной бурсы с входом/выходом жидкости и антибиотика через введенную на 3,5см. иглу для люмбальной пункции 18 калибра. (рис.7)

Рис. 7: Установка иглы в бурсу для аспирации жидкости, как для предотвращения развития бактерий и снижения чувствительности, так и для основательного промывания.
Так или иначе, необходимо убедить клиента в том, что эта процедура эффективна только на ранних стадиях, с минимальным заражением, но даже тогда, шансы намного меньше, нежели при хирургическом исследовании и промывании.
При раннем обнаружении, лошади с инфекцией челночной бурсы, которых лечили с применением правильного хирургического вмешательства, через 4 дня после травмы уже показывали довольно неплохие результаты. Другой источник сообщал об успешном выполнении артроскопического исследования челночной бурсы, которое было предпринято вместо более агрессивной ???. В случаях с задними ногами, шансов вернуться к привычной деятельности больше, нежели в случаях с передними. Когда задет глубокий пальцевый сгибатель, прогноз более осмотрительный. Самая распространенная и самая большая ошибка в лечении таких случаев это изначальное использование консервативного подхода.
5. Рваные и проникающие раны, затрагивающие копытный сустав
Септические процессы в копытном суставе обычно бывают вызваны травмами копыта, чаще всего рваными ранами передней части венчика. Колотые раны стрелки могут повредить глубокий пальцевый сгибатель, челночную бурсу и копытный сустав, что приводит к сепсису бурсы и сустава. Диагностирование и лечение синовиального сепсиса было описано в предыдущей части, где говорилось о проникающих ранах челночной зоны. Разница в диагностировании и лечении рваной раны, затрагивающей копытный сустав, будет описана здесь.
Необходимо получить четкую предысторию, чтобы определить, сколько времени прошло после травмы, какую-либо информацию о ране (например, что ее вызвало), объем и текстура жидкости, вытекающей из раны, и насколько сильно лошадь хромала после травмы. Информация о том, как рану лечили, в частности, какие использовали препараты, чрезвычайно важна. Рваные раны, затрагивающие копытный сустав (да и вообще любой сустав, если на то пошло), можно поразительно легко излечить, если в суставе есть дренаж и в него постоянно вводят антибиотики и нестероидные противовоспалительные препараты. Если ветеринар видит, что местонахождение раны повышает риск того, что повреждена суставная капсула в передней части ноги, ему необходимо провести диагностические процедуры, чтобы опровергнуть вовлеченность суставной капсулы.
Рентгенологическое обследование рваных ран венчика при сепсисе копытного сустава может выявить наличие просветов в межсуставном пространстве из-за скопления жидкости, а так же случайные воздушные пузырьки в суставном пространстве (что предполагает, что сустав открыт или там находится газопродуцирующий организм). Однако, результаты рентгена могут быть противоречивы; в частности, если сустав открыт, жидкость там практически не скапливается. Вдобавок, можно увидеть трещины, костно-хрящевые фрагменты или рентгено-контрастные инородные тела в суставе, но чаще всего, они находятся близко к самому проколу/ране. В хронических случаях будет виден остеомиелит. Контрастная артрография может помочь доказать то, что затронут сустав, однако, пункция сустава, анализ суставной жидкости и исследование давления жидкости могут быть более полезны, нежели артрография.
Диагностическое УЗИ может быть полезно для определения оценки характера синовиальной жидкости. Демонстрация большого кармана с жидкостью может быть крайне полезна для ультразвукового слежения за установкой иглы в карман, что повышает шансы на восстановление суставной жидкости. Повышение уровня концентрации клеток и содержания волокон (клейковины) в синовиальной жидкости, повышает ее эхогенность. Наличие пузырьков воздуха предполагает то, что в сустав есть доступ воздуха, либо в суставной жидкости находятся газопродуцирующие организмы. Необходимо с помощью ультрасонографии обследовать область прокола/саму рану, чтобы понять, какие мягкие ткани задеты и находится ли инородное тело до сих пор в ране. Стерильная подготовка раны с применением стерильной смазки в саму рану позволит провести более полное ультразвуковое исследование раневой области. Надевание стерильного чехла/перчатки поверх датчика может позволить установить зонд четко над раной и/или в нее для более внимательного осмотра поврежденных важных структур. Вдобавок, ультрасонографическое диагностирование сгибателя на внутрисуставные повреждения и травмы связок может значительно повлиять на прогнозы.
Во время установки иглы для сбора образца, советую оценить целостность суставной капсулы посредством введения стерильного сбалансированного электролитного раствора в сустав. Жидкость необходимо вводить под давлением и рану нужно осмотреть на предмет утечки жидкости. Иногда необходимо, чтобы лошадь прошла небольшое расстояние, чтобы увидеть, как из раны потечет жидкость. Выходящая из раны жидкость это следствие разрыва капсулы. Как говорилось в прошлом разделе, подтверждение инфекции сустава показывает необходимость агрессивного медицинского и хирургического вмешательства.
Артроскопия рекомендуется для лечения сепсиса в суставах, доказано так же, что она очень полезна как вспомогательное средство при лечении сепсиса суставов посредством объемного промывания сустава и обширной обработки поврежденной синовиальной мембраны. Артроскопия позволяет выполнить более полное обследование сустава и обширную обработку поврежденной синовиальной ткани, особенно с механическими инструментами. Наличие костно-хрящевых фрагментов и областей, пораженных остеомиелитом, лечатся более эффективно как раз с помощью таких технологий. Технология артроскопии подробно описана во многих хирургических текстах. Ранее для лечения зараженных суставов делали вскрытие полости сустава, но было доказано, что артроскопия это более эффективный метод, т.к. при вскрытии сустава обзор и возможность обработки сустава ограничены. Однако, в случае чрезвычайного заражения раны, рекомендуется расширить пути для артроскопии для выполнения разреза сустава, что в свою очередь обеспечит постоянный отток септической жидкости, а так же позволит легко установить иглу канюли или катетер для усиленного промывания когда животное стоит. В суставах с чрезмерно большой суставной капсулой (необходимой для большого количества различных движений), таких как копытный сустав, для увеличения местного поступления антибиотиков, можно использовать пропитку, поли-метил-метакрилатные шарики или цилиндры.
Недавний отчет оценил применение эндоскопического промывания в лечении септичных суставов, оболочек сгибателей и бурсы. В первую очередь, после промывания были зашиты эндоскопические пути и раны после травмы. Последующая информация говорила, что из 181 случая 90% лошадей выжили и 81% снова смогли вернуться к двигательным функциям.(ссылка на литературу №9) В этих случаях положительный итог стал возможен благодаря своевременному началу лечения. Вряд ли такой подход будет успешен в случае с лошадьми с более застарелыми ранами, содержащими большое количество фибрина, и с серьезным поражением тканей.
В случае застарелого септического артрита, шансы на долгую жизнь малы (всего около 40% за всю историю изучения. - ссылки на литературу №№10-11)). Порой при анкилозисе (неподвижность суставов) можно, в конце концов, добиться достаточной прочности копыта для пастбищного содержания. Использование имплантатов губчатого вещества кости может помочь простимулировать появление анкилозиса, если это необходимо.
6. Инфекции копытных хрящей
Рваные и колотые раны, абсцессы и, зачастую, трещины стенки копыта могут затронуть копытные хрящи. Раны, затрагивающие копытный хрящ могут вызвать некроз хряща, что может привести к хронической инфекции хряща. Инфекция копытного хряща(-ей) называется квиттор (некроз копытных хрящей) и чаще всего встречается среди упряжных пород. Застарелая незаживающая рана или образовании абсцесса со скачкообразными гнойными выделениями из поврежденного хряща это обычная клиническая картина. Диагноз основывается на клинических признаках опухоли и вытекании жидкости из пораженного хряща. Первичный дифференциальный диагноз - хронический абсцесс копыта. Область дренирования при квитторе обычно находится поверх венчика, поскольку большинство внутристеночных абсцессов ("камешек") (Неточный термин для обозначения разнообразных абсцессов, затрагивающих кожу и мягкие ткани копыта. - прим. перев.) вытекают из венчика. Может быть сильная хромота, особенно, когда из-за накопления гноя в инфицированных структурах повышается давление. Как и при абсцессах копыта, после появления дренажного отверстия, хромота начинает уменьшаться.
В копытные хрящи слабо поступает кровь, поэтому и заживают эти ткани медленно. Более того, т.к. большинство хрящей находится в роговой капсуле копыта, сложно провести туда хороший дренаж. Поэтому квиттор требует хирургического вмешательства. Предпочтительное лечение это хирургическое удаление всей пораженной ткани и установка качественного вентрального дренажа совместно с противомикробными препаратами широкого спектра. Необходимо вырастить бактерии с пробы из раны, но желательно вырастить смешанную популяцию бактерий. Хирург может отправить на выращивание части пораженного хряща, удаленные во время операции, что даст более точную оценку наличия бактерий и их чувствительности к препаратам.
Изогнутый надрез, сделанный ближе к месту прикрепления, делается для определения инфицированного хряща. Рассечение необходимо делать очень аккуратно, т.к. пальмарная часть сумки копытного сустава находится как раз по оси к копытным хрящам. Хоннас (см. список использованной литературы №12) рекомендовал растянуть копыто, чтобы копытная капсула растягивалась и, следовательно, отдалялась от области надреза. Так же может применяться хирургическое надрезание с помощью введения нового синего метилен-красителя в дренажный канал для четкого определения поврежденных тканей. Полное удаление всего пораженного хряща может вызвать необходимость удаления части передней стенки, что можно сделать с помощью инструмента Дремеля или трепана, при этом необходимо следить за тем, чтобы не повредить ткани венчика.
После того, как было сделано рассечение, необходимо расширить копытный сустав с помощью вливания стерильного сбалансированного электролитного раствора и осмотреть рану на предмет вытекания жидкости, что сказало бы о том, целостность суставной капсулы была нарушена. Если капсула копытного сустава "одета" в деформированные ткани, прогноз ухудшается и сустав необходимо лечить как пораженный инфекцией. Если есть шанс закрыть суставную капсулу, нужно попробовать это сделать. Если это невозможно, нужно лечить рану как открытую после артроскопии, как было описано в главе про септический артрит. Если возможно, нужно сразу же зашить разрез на коже.
Прогноз достаточно осторожный, т.к. может быть достаточно сложно удалить всю зараженную ткань. Так же разрез может разойтись, что сильно усложнит те случаи, в которых во время попытки удалить поврежденную ткань был поврежден копытный сустав. Если поврежден копытный сустав, необходимо намного более активное лечение, по принципам, описанным выше.
7. Местные вливания при септических процессах в пальце
При ранах копыта инфекция это серьезное осложнение. Инфекции копыта сложно лечить, т.к. они чаще всего полимикробные; к тому же, организмы могут быть устойчивы к большинству наиболее широко используемых антибиотиков, а зараженная область может быть слабо васкуляризирована (из-за своей природной структуры и/или потому, что сосудистый поток препятствует опуханию мягкий тканей внутри роговой капсулы копыта). При наличии поврежденных тканей, формировании гематомы, лишении кости сосудов или инородного тела (включая землю и частички навоза), инфекция увеличивается.
Сепсис, повреждения сосудистой системы и падение уровня pH - это все следствия воспаления и ишемии, но их можно предотвратить при подходящем методе доставки антибиотиков к поврежденным тканям. Более того, повреждения сосудистой системы повышают риск омертвения костных тканей, что может привести к размножению бактерий.
Региональное вливание включает в себя доставку антибиотика к выбранной области конечности по вене. Вводить необходимо под давлением, чтобы обеспечить доставку жидкости ко всем васкуляризированным областям, расположенным дистально к кровоостанавливающему жгуту. Задержка антибиотика в венозном пространстве на несколько минут позволяет ему распространиться в окружающие ткани, которые, иначе, имеют недостаточный приток крови. В течение местных вливаний в копыто, можно достигнуть концентраци антибиотиков в тканях в 25-50 превышающей минимальную концентрацию, необходимую для уничтожения всех патогенных бактерий. таким образом, с помощью этой технологии можно достичь лечебной концентрации антибиотиков даже в омертвевшей ткани.
8. Технология
Региональные вливания в палец можно делать стоЯщей лошади. Коду поверх средней или боковой пальцевой вены нужно продезинфицировать. В пальцевую вену асептически устанавливается катетер; большинство врачей используют катетер 20 калибра и ставят его в боковую пальцевую вену. На щетке закрепляется жгут или бандаж Эшмарка (рис.8).

Рис. 8: Наложение жгута на уровне челночной кости может быть полезно при операции или местном вливании в палец. К катетеру присоединяется расширитель и вливание начинается. В идеале антибиотик необходимо выбирать в зависимости от бактериального анализа зараженных тканей. Хотя зачастую, первое вливание приходится делать раньше, когда результаты еще не готовы. Тогда ветеринар должен опираться на свое чутье и опыт и выбрать подходящий антибиотик самостоятельно, для наиболее вероятного(-ых) организма(-ов). Наиболее часто используемые антибиотики для такого рода процедур: Амикацин (0,5-1,0г.), Гентамицин (1г.), Калийный Пенециллин (10млн. ед.), Тиментин (1г.) и Цефазолин (1-2г.). Вне зависимости от выбранного антибиотика и дозы (например, 1г. Амикацина), его необходимо разбавить в 20мл. стерильного сбалансированного электролитного раствора. Этот раствор вливается от 30 до 60сек., но жгут нужно оставить на месте вплоть до 20-30мин. и только потом снять.
Список литературы: (переводить, я считаю, необходимости нет, но если кого-то что-то заинтересует - пишите! )
)
1. Richardson GL, Pascoe LR, Meagher D. Puncture wounds of the foot in horses: diagnosis and treatment. Compend Cont Educ Pract Vet 1986;8:S379-S387.
2. Stashak TS. Adams' lameness in horses, 4th ed. Philadelphia, PA: Lea and Febiger, 1987;703-710.
3. Redding WR. Pathological conditions involving the internal structures of the foot, equine podiatry. Saunders/Elsevier, 2007.
4.Boado A, Kristoffersen M, Dyson S, et al. Use of nuclear scintigraphy and magnetic resonance imaging to diagnose chronic penetrating wounds in the equine foot. Equine Vet Edu 2005;17:62-68.
5.Moyer W, O'Brien TR, Walker M. Non-septic pedal osteitis - a cause of lameness and a diagnosis, in Proceedings. 45th Annual American Association of Equine Practitioners Convention 1999;178-179.
6. Morrison SE. How to use sterile maggot debridement therapy for foot infections in the horse, in Proceedings. 51st Annual American Association of Equine Practitioners Convention 2005;461-464.
7.Gaughn EM, Rendano VT, Ducharme NG. Surgical treatment of septic pedal osteitis in horses: nine cases (1980-1987). J Am Vet Med Assoc 1989;195:1131-1135.
8.Cruz AM, Pharr JW, Bailey JV, et al. Podotrochlear bursa endoscopy in the horse: a cadaver study. Vet Surg 2001; 30:539-545.
9.Wright IM, Smith MRW, Humphrey TCJ, et al. Endoscopic surgery in the treatment of contaminated and infected synovial cavities. Equine Vet J 2003;35:613-619.
10.Schneider RK, Bramlage LR, Mecklenburg LM, et al. Open drainage, intra-articular and systemic antibiotics in the treatment of septic arthritis/tenosynovitis in horse. Equine Vet J 1992;24:443-449.
11.Schneider RK, Bramlage LR, Mecklenburg LM, et al. Retrospective study of 192 horses affected with septic arthritis/tenosynovitis. Equine Vet J 1992;24:436-442.
12.Honnas CM, Welch RD, Ford TS, et al. Septic arthritis of the distal interphalangeal joint in 12 horses. Vet Surg 1992; 21:261-268.
13. Whitehair KJ, Blevins WE, Fessler JF, et al. Regional perfusion of the equine carpus for antibiotic delivery. Vet Surg 1992;21:279-285.
14. Palmer SE, Hogan PM. How to perform regional limb perfusion in the standing horse, in Proceedings. 45th Annual American Association of Equine Practitioners Convention 1999;124-127.
Перевод текста с английского выполнен Дерягиной Марией.(т.е. мной
Перевод "ручной", без использования переводческих программ.
Выставляю на суд знатоков. Жду предложений, подсказок, конструктивной критики
Доскональный взгляд на колотые раны в копыте
1. Введение
Роговой копытный башмак обычно устойчив к повреждениям, но при определенных обстоятельствах острые предметы могут пробить подошву и стрелку. Кожа выше уровня венчика так или иначе ограничивает раны, разрывы и проколы передней конечности. Раны поверхности подошвы ноги чаще всего происходят, когда лошадь наступает на острый предмет(-ы), например, гвоздь. Колотые раны классифицируются в зависимости от глубины проникновения (поверхностные и глубокие) и местонахождения на ноге. (ссылки на литературу №№1-3) Поверхностные раны проникают только в роговой слой, в то время как глубокие раны проникают в зародышевый эпителий. Однако, ранам подошвы достаточно проникнуть только на 1 см, чтобы повредить зародышевый эпителий, в то время как ранам стрелки достаточно только 1,5 см, чтобы проникнуть в жизненные структуры. К счастью, наиболее распространены раны на поверхности подошвы. Глубокие раны гораздо более серьезны и подразделяются на три типа в зависимости от месторасположения. Раны первого типа проникают в подошву и могут повредить дистальную фалангу, в то время как раны второго типа проникают в стрелку и пятку и могут вовлечь внутреннее пальцевидное сухожилие сгибателя, внутреннюю сезамовидную непарную связку, челночную бурсу, копытный сустав, оболочку сухожилия сгибателя пальца и подушку пальца. повреждения третьего типа проникают в венчик и могут вызвать гнойное воспаление кости дистальной фаланги, гнойное воспаление сопутствующего хряща третьей фаланги или гнойный артрит копытной кости. Поскольку глубокие раны имеют повышенный риск серьезных последствий, невозможно переоценить необходимость раннего обнаружения структурных повреждений, активное лечение и хирургическое вмешательство уже на ранних этапах. Предположение, что рана поверхностная может спровоцировать задержку организации наиболее подходящего лечения, что может поставить для лошади вопрос жизни и смерти. Эта статья будет посвящена различным клиническим случаям, видам диагностики и лечению колотых ран копыта.
2. Клиническая картина и диагностирование
Как поверхностные, так и глубокие колотые раны часто сопровождаются хромотой. Степень хромоты может значительно меняться в зависимости от глубины, местонахождения и размера раны. При поверхностной ране в начале хромота может быть минимальной, но, с развитием абсцесса, в течение нескольких дней может стать намного более серьезной. Вообще, колотые раны, затрагивающие кожу, становятся достаточно болезненными вскоре после травмы. Серьезная хромота, когда лошадь не может встать на ногу, проявляется когда жесткий рог копытного башмака сдерживает опухоль, вызванную воспалительным процессом. Раны, которые затрагивают более глубокие структуры, такие как копытная кость или какие-либо синовиальные структуры, такие как челночная сумка, копытный сустав, оболочка сухожилия сгибателя пальца и/или глубокий пальцевый сгибатель, обычно быстро набирают симптомы. К сожалению, установить глубину раны за пределами рога копытного башмака может быть достаточно сложно и даже серьезные симптомы мало чем могут помочь в определении задетых структур. Информация о том, когда произошла травма и где находится рана, может помочь врачу выбрать наиболее подходящие методы диагностирования и стратегию лечения. Подробная история совместно с внимательным клиническим осмотром важны для определения направления использования приборов визуальной диагностики (рентген и УЗИ) а так же оценить необходимость патологического исследования жидкости в суставе/синовиальной сумке/оболочке сустава (существует ли риск синовиального сепсиса). Так же может быть необходимо магнитно-резонансное исследование для более точного определения степени повреждения. (ссылка из литературы №4)
Многие лошади указывают на поврежденную область перенося вес при ходьбе на здоровую область. Увеличение давления на пальцевидный сустав - обычное дело и в некоторых случаях оно может быть увеличено только в поврежденной области. При этом может "греться" венчик и/или роговой башмак в поврежденной зоне. Когда состояние становится хроническим, можно наблюдать опухоль бабки, так же из-за доброкачественного искривления(выпуклость на стенке копыта (Может возникать в любой его части. Оставленное без исправления, может нарушать зацепный угол, медиально-латеральный баланс и симметрию копыта. Часто является результатом заболевания белой линии. - прим. перев.), связанного с воспалительным процессом в копыте, может развиться не септическое излияние внутри оболочки пальцевого сгибателя. Применение пробных клещей (инструмент для пальпации копыта) позволяет выявить болезненные участки, скрытые под слоем копытного рога. - прим. перев.) вскоре после травмы может показать лишь незначительную чувствительность, но со временем болезненная реакция будет выявлена по всей поверхности подошвы. Визуальный осмотр в большинстве случаев позволит определить причину хромоты и начать нужно с очищения стенки копыта, подошвы и стрелки. Если вызывающий раздражение объект все еще остается в копыте,(особенно рентгеноконтрастные материалы) необходимо попытаться сделать несколько рентгеновских снимков, которые позволят врачу определить глубину поражения и оценить, какие структуры могут быть задеты. (рис.1)
Рис.1: острое инородное тело повредило стрелку этой лошади. Полноценное ренгенологическое исследование копыта с находящимся в нем инородным телом важно для определения глубины и направления поражения, а так же для определения того, какие структуры могут быть задеты.
Подрезание подошвы копытным ножом или подпиливание рашпилем стенки копыта может открыть колотую рану, черную линию или трещину на поверхности подошвы. После того, как поверхность копыта очищена и рана найдена, необходимы стерильная обработка копыта антисептическим средством и промывание спиртом. Это позволит продолжить лечение без опасения инфицировать окружающую здоровую ткань. Исследование раны стерильным зондом или иглой канюли может быть полезным для определения глубины и направления раны. Рентгены, сделанные с зондом/иглой канюли в месте повреждения могут дать более четкое представление о глубине, направлении раны и задетых структурах. Когда найдена явная трещина или черная линия, дальнейшее исследование раны может привести к абсцессу. Копытный нож с маленькой петлей или костная кюретка (№2) будут полезны для осмотра этих зон и установления дренажа. Определение местонахождения раны в стрелке может оказаться сложным, т.к. эластичные ткани стрелки обычно закрывают рану. После очистки копыта, если рана не очевидна, необходимо методично использовать пробные клещи, чтобы найти чувствительную точку и определить предположительное местонахождение раны. Хирургическая обработка раны острым ножом необходима для удаления некротической ткани а так же каких-либо посторонних частиц, находящихся в ране. Глубина этой обработки определяется появлением живой ткани и направляется с помощью установленного стерильного зонда.
Рентгенологическое обследование рекомендуется во всех случаях для определения наличия сопутствующих проблем с костями, таких как трещины, остит и в последствии омертвение кости. Можно увидеть газовые затемнения, осколки и рентгеноконтрастные инородные тела и это может помочь определить глубину и направление прокола. Более продвинутые рентген-технологии, такие как фистулография или контрастная артрография могут быть необходимы чтобы определить труднодоступную рану и более точно оценить особые структуры(особенно синовиальные), которые могут быть задеты. Технология определения для этих процедур будут обсуждаться в этой статье чуть позже. Остит и омертвение тканей кости могут неделями не проявляться на рентгенах и, следовательно, могут быть назначены дополнительные рентгены, если рана не заживает должным образом. Доказано, что диагностическая ультразвуковая эхография так же чрезвычайно полезна в определении степени поражения, вызванного ранением, будь то колотая или рваная рана передней конечности. Использование ультразвуковой диагностики может быть полезным для определения ран на подошве, но при ранах других областей оно малоэффективно из-за ограниченных кожей отверстий в венчике и мягких тканей стрелки. С учетом этого ограничения, исследование ультразвуком было полезно для определения повреждений сухожилия и синовиального растяжения а так же для определения характера синовиальной жидкости в копытном суставе, челночной бурсе и оболочке сухожилия сгибателя пальца. Рост насыщенности клетками и волокнами в синовиальной жидкости повышает ее эхогенность. Наличие воздушных затемнений означает либо открытое пространство между суставами, либо наличие газопродуцирующих организмов в внутрисуставной жидкости. К тому же, затеняющие предметы можно рассмотреть на ультразвуковой эхографии, что позволит подтвердить/опровергнуть наличие посторонних материалов, таких как деревянные щепки, что очень распространено для ран венчика. Специфика использования УЗИ будет при необходимости описана чуть позже.
Клиническая оценка патологии синовиальной жидкости челночной бурсы, копытного сустава и/или оболочки сухожилия сгибателя пальца обычно необходима для подтверждения синовиального сепсиса. Может быть полезно с помощью иглы, введенной в нужную точку сустава, ввести стерильный сбалансированный электролитный раствор в объеме, необходимом для создания существенного давления жидкости внутри сустава. Положительный тест на давление жидкости в суставе, подтвержденный вытеканием жидкости из раны, четко определяет, что синовиальная капсула была повреждена. При этом синовиальные структуры скорее всего заражены и потенциально септичны. Ранняя постановка диагноза и активное лечение крайне важны для эффективного лечения ран, затрагивающих челночную бурсу, копытный сустав, оболочку сухожилия сгибателя пальца и глубокий пальцевый сгибатель и, следовательно, такие диагностические процедуры оправданы. Раны венчика лечатся похожим образом с восполнением внутрисуставной жидкости и тестом на давление жидкости, проводимом на копытном суставе, если рана дорсальная(относится к передней части поверхности копыта - прим. перев.), и тем же тестом на оболочке сухожилия сгибателя пальца, если рана пальмарная(относится к задней части поверхности копыта - прим. перев.), так же они должны быть внимательно обследованы на наличие инородных тел, в частности заноз. Где возможно, необходимо попробовать залечить эти раны.
Проникающие объекты обычно загрязнены землей, ржавчиной и навозом. Эти вещества проносятся глубоко в рану. Поверхностная часть раны обычно быстро изолируется. Без подходящего дренажа, развивается анаэробная среда, что может привести к росту анаэробных бактерий. Формирование абсцесса - обычное явление, но оно требует дренажа. Несмотря на то, что абсцесс можно легко дренировать, в тканях все равно может остаться хоть одна бактерия или даже целые группы бактерий Clostridium tetani, вызывающие столбняк. Зачастую с этой болезнью очень тяжело справиться, поэтому ее лучше предотвращать вакцинированием. Необходимая защита будет при вакцинации токсоидом столбняка; тем не менее, в случае раны копыта необходимо дать усилитель токсоида. Невакцинированные лошади должны получить и то, и другое как можно скорее после травмы. Можно попросить коваля помочь с колотой раной копыта. Поверхностные раны дают хороший прогноз выздоровления; самое максимальное, что может произойти, это хромота на сутки или двое, тогда как глубокие раны требуют хирургической обработки. Поверхностные раны и инфекции легко лечатся с помощью установки дренажа, пропитки копыт раствором горькой(английской) соли, припарками, пока не остановится дренаж и защитой копыта пока не заживет трещина в копытной капсуле. Так как с более глубокими ранами, упомянутыми ранее в этой статье, могут возникнуть серьезные проблемы, автор считает, что, если повреждена кожная ткань и необходима обработка этой ткани, стоит вызвать для этого ветеринара. Любая задержка в начале необходимого лечения может иметь серьезные последствия. Обработка может быть болезненной, что делает необходимым использование обезболивающего на уровне пальмарного пальцевого или абаксиального сезамовидного нервов. Вдобавок процедура может вызвать кровотечение, которое можно остановить кровоостанавливающим жгутом. Все чаще используются местные вливания для поднятия уровня антибиотиков в копыте; выполнить их может только ветеринар. Могут быть назначены такие лекарства, как антибиотики и противовоспалительные препараты; они требуют рецепта ветеринара. Если появившуюся в копыте инфекцию взялся лечить коваль, это может быть воспринято как ветеринарная практика, за что коваля могут привлечь к ответственности.
3. Септическое воспаление копытной кости и омертвление костных тканей
Колотые раны подошвы копыта могут внести бактерии и инородные вещества в подошвенную часть копытной кости и зачастую стать причиной септического воспаления копытной кости. Септическое воспаление копытной кости приводит к разрушению костных тканей копытной кости и обычно сопровождается наличием гнойного экссудата(похожего по консистенции на таковой при не септическом воспалении - ссылка на литературу №5). В добавок, хроническая инфекция мягких тканей (например, подподошвенный абсцесс от предыдущего прокола) может так же распространиться в кость. Септическое воспаление копытной кости может так же проявиться в виде осложнения хронического ламинита. Наличие сопутствующей травмы надкостницы, бактериального заражения и малая васкуляризированность отколовшихся фрагментов вытекает в повышенный риск омертвения кости и остита в копытной кости
Клинический осмотр схож с осмотром других колотых ран и очень часто с его помощью находится дренажный путь, ведущий к копытной кости. Порой, лошадь, системно находящаяся на антибиотиках и противовоспалительных препаратах, не покажет заметной хромоты или вытекания жидкости пока не прекратится применение лекарств/антибиотиков. Как бы там ни было, рентген должен показать поврежденную зону, чтобы определить наличие остеита или омертвления костных тканей. (рис.2)
Рис.2: (А): Септическое воспаление копытной кости на рентгене. (Б): Септическое воспаление копытной кости с начавшимся процессом омертвления костной ткани.
При необходимости нужно сделать фистулограмму, чтобы определить путь инородного тела и/или оценить объем поврежденных тканей. Так же можно сделать флебограмму, чтобы оценить приток крови к поврежденной зоне.
Хирургический дренаж и обработка пораженной кости и омертвевших мягких тканей необходимо для заживления раны. Раны подошвы можно безопасно осмотреть и обработать когда лошадь стоит. Перед операцией лошадь должна стабильно получать антибиотики и противовоспалительные препараты. Вокруг раны необходимо удалить участок в 1-2см. в диаметре для того, чтобы полностью исследовать путь раны, если только по рентгену не видно, что остит/омертвление тканей затронул большую область.
Хирург должен следовать дренажному тракту (если таковой имеется) и сделать так, чтобы все поврежденные ткани отделились и их можно было бы легко удалить; так же он должен установить эффективный вентральный дренаж экссудата. Важно полное иссечение дренажного пути. Если дренажного тракта нет, необходимо направить рентгеновский аппарат с рентгеноконтрастными маркерами на подошву и сделать снимок, чтобы определить путь к поврежденной кости. Необходимо использовать кровоостанавливающий жгут на щетке и проксимальных сесамовидных костях чтобы минимизировать кровопотери и позволить хирургу различить здоровые и поврежденные ткани. Так же можно сделать местное вливание антибиотиков уже после установки жгута, но до начала операции. При повреждениях подошвы поврежденную часть необходимо удалить острым ножом. Поврежденные костные ткани необходимо удалить при помощи выскабливания. Несмотря на то, что в пробе зараженной костной ткани могут появиться различные бактериальные организмы, она должна помочь определить подходящие антибиотики. Удаление всей зараженной/пораженной ткани важно для рассасывания дренажа.
После операции необходим стерильный бандаж на весь период реабилитации, который необходимо менять ежедневно для эффективного удаления излишков дренажа. Ежедневный осмотр прооперированной области позволит определить необходимость дальнейшей обработки. Через 5-7 дней можно установить лечебную пластину, которая облегчит ежедневную смену бандажа. Обработка личинками насекомых это нетравматичный, минимально инвазивный способ удалить омертвевшие ткани из обширной инфицированной области копыта. Эта терапия обычно используется совместно с фосфорисцентной хирургической обработкой. Такая терапия сокращает время заживления послеоперационных повреждений копытной кости и полезна в лечении хронических постоянно повторяющихся не заживающих язв копыта, болезней стрелки, некроза копытных хрящей, хронических абсцессов мягких тканей и остеомиелита. (ссылка на литературу №6)
Прогнозы о будущей прочности копыта зависят от причины инфекции, ее продолжительности и правильности хирургической обработки. Один источник сообщал, что, даже после удаления до 25% копытной кости, есть возможность, что копыто снова станет крепким.(ссылка на литературу №7)
4. Проникающие ранения в области челночного блока
Проникающие ранения стрелки могут дойти до глубокого пальцевого сгибателя, а в зависимости от направления, еще и до челночной бурсы, копытного сустава и/или оболочки сухожилия сгибателя пальца. Такие травмы грозят завершением карьеры и даже являются угрозой для жизни, т.к. сепсис в любой из этих синовиальных структур 100%-но приводит к плачевным результатам. Сепсис в любой синовиальной структуре требует немедленного активного лечения. Следовательно, т.к. раны этой области потенциально могут затронуть синовиальные структуры, имеет смысл внимательно осмотреть все синовиальные структуры на предмет повреждений. Если рентгеноконтрастное инородное тело все еще находится на своем месте, нацеленные на обследование рентгеновские снимки могут помочь определить глубину поражения. Полный комплект таких рентгенов необходим для оценки глубины и направления проникновения, а так же укажет на повреждения мягких тканей и костей ноги(см. предыдущее обсуждение). Необходимо как минимум два снимка, сделанных в прямоугольной проекции, в присутствии зонда в нужной области, для правильного определения глубины и направления раны. Если объект был удален перед осмотром, чтобы обнаружить место прокола, необходимо будет внимательнейшим образом осмотреть копыто. Можно использовать стерильный металлический зонд, чтобы определить, какие процессы идут в ране и какие области она затрагивает. (рис.3)
Рис.3: Стерильный зонд был установлен в колотую рану стрелки и помогает определить, что рана не настолько глубока, чтобы затронуть челночную бурсу, копытный сустав или оболочку сухожилия сгибателя пальца.
Контрастная фистулография и контрастная артрография/бурсография - рнгенологические методы, которые можно в дальнейшем использовать, чтобы определить, повлияла ли рана на глубокий пальцевый сгибатель и синовиальные структуры.
Контрастная фистулография полезна для определения глубины и направления пути раны при помощи установки катетера на рану и введения контрастного вещества под давлением. Путь, по которому идет контраст обычно совпадает с путем прокола. (рис.4)

Рис.4: Контрастная фистулография колотой раны передней стенки копыта, которая показывает, что рана доходит до слоистой части рога.
Контрастная артрография/бурсография выполняется посредством введения контраста в копытный сустав, челночную бурсу или оболочку сухожилия сгибателя пальца независимо, чтобы показать целостность синовиальных мембран. (рис.5)

Рис.5: Контрастная артрограмма здорового копытного сустава лошади с колотой раной стрелки. Контрастное вещество не вытекает из сустава. Это означает, что рана изначально не задевала копытный сустав, но рекомендуется все равно сделать анализ внутри суставной жидкости.
Если рана достигла одной из этих синовиальных структур, можно будет увидеть, как контраст вытекает из синовиальной полости в близлежащие ткани и в путь раны.
Диагностическое УЗИ может быть полезно в исследовании ран стрелки. Внимательный осмотр с использованием зонда на стрелке может выявить пузырьки воздуха в мягких тканях копыта, челночной бурсе или копытном суставе, а так же подтвердить наличие проникающей раны и возможное заражение. Диагностическое УЗИ так же может быть использовано совместно с установкой зонда или иглы, т.к. благодаря их металлическому составу, они создают затеняющий артефакт (структура, вызванная обработкой. - прим. перев.), который можно рассмотреть и, проследив за которым в реальном времени, можно определить, были ли задеты какие-либо ключевые структуры. К тому же, при последующих УЗИ, по изменениям в структуре и количестве синовиальной жидкости, можно будет увидеть, как действует лечение. Установка всасывающего дренажа в дистальной области, месте наибольшего расширения оболочки, может быть выполнена при помощи ультразвука. Это особенно важно для оценки эффективности всасывающей конструкции в сборе скапливающейся жидкости, образовавшейся внутри оболочки сухожилия сгибателя пальца.
В любом случае рекомендуется асептически собрать образец внутрисуставной жидкости из отдаленного от раны участка. Рост общего количества клеток (>30-40.000 клеток/µl) с преобладанием нейтрофилов и повышенный уровень общей концентрации протеина (>= 3 грамм/dl) основные признаки сепсиса. Окрашивание по Граму суставной жидкости может показать свободные бактерии в суставной жидкости. Жидкость должна быть представлена на анализ бактериальных культур и анализ чувствительности к антибиотикам. Необходимо получить образцы синовиальной жидкости из копытного сустава, оболочки сухожилия сгибателя пальца и челночной бурсы. Если хотя бы одна или более из этих структур заражены, прогноз может улучшить только ранняя постановка диагноза и немедленное и активное медицинское и хирургическое вмешательство.
Необходимые медицинские действия включают в себя системные антибиотики широкого спектра, подходящую хирургическую обработку,(как самой раны, так и эндоскопически), обильное промывание синовиальной структуры, местные вливания антибиотиков и внутрисуставные антимикробные препараты.
От того, что вы обнаружите при диагностике, будет зависеть какие хирургические методы применять. При ране, которая затрагивает стрелку, но вы считаете, что синовиальные структуры не задеты, нужно удалить ороговевшую ткань с области раны и исследовать путь раны до самого его конца. Зонд или инъекция нового синего метилен-красителя в путь раны могут использоваться чтобы проследить рассечение. Если вы считаете, что рана задела какую-либо из синовиальных структур, необходимо эндоскопически обеспечить доступ к ране для обработки и промывания. Эту процедуру нужно проводить под общим наркозом. В то же время, можно местно вливать необходимые антибиотики. Эндоскопическое обследование этих синовиальных структур было описано в другой статье. (8-я ссылка в списке использованной литературы) Вдобавок к эндоскопической обработке и промыванию, область ранения необходимо обработать острым ножом и удалить всю омертвевшую ткань.
После завершения процедуры, в поврежденную синовиальную структуру вводится антибиотик.
Раньше инфекции челночной бурсы лечили при помощи так называемой «проходной» операцией. Эта процедура включает в себя создание на стрелке "окна" в форме воронки, слой за слоем проходя через ткани, чтобы открыть глубокий пальцевый сгибатель. По ходу необходимо обрабатывать всю омертвевшую ткань вокруг места обработки прокола. (рис.6)

Рис. 6: Этой лошади сделали «прохудную» операцию и можно увидеть "окно" сквозь стрелку к глубокому пальцевому сгибателю.
Если выходит, что прокол идет дальше в глубокий пальцевый сгибатель, в нем делается продольный разрез, который разделяет ткани сгибателя, что позволит увидеть челночную бурсу. Любая омертвевшая, некротическая часть сгибателя вырезается. Челночная бурса вскрывается и промывается. Аккуратное вырезание "окна" через глубокий пальцевый сгибатель поверх коркового слоя сгибателя челночной кости особенно важно, чтобы избежать проникновения копытного сустава дистально к челночной кости (через непарную связку) и образования пальмарного/плантарного кармана в копытном суставе или оболочке сухожилия сгибателя пальца проксимально к челночной кости. Оболочку пальцевого сгибателя и копытный сустав необходимо расширить, чтобы определить, была ли травма случайной или это системное заболевание.
Послеоперационный период - очень важная часть этой процедуры. Промывание бурсы/сустава/оболочки и, как местные вливания, так и внутрисуставные/подоболочечные антибиотики необходимо применять в течение трех дней подряд, а затем в течение трех дней через день до видимого улучшения. Послеоперационные раны и рассеченная часть стрелки должны находиться под стерильной повязкой, которую нужно менять каждый день до тех пор, пока выделения из ран не начнут сокращаться. Период восстановления после «проходной» операции намного дольше, нежели для лошадей, которых лечили эндоскопическим промыванием челночной бурсы. Ране после операции понадобится существенно больше времени, чтобы заполниться и намного больше пост-операционного ухода. Лошадям, которым необходима «проходная» операция можно установить в рану имплантат губчатого вещества кости, чтобы обеспечить заращение омертвевшего пространства, предотвратить усиление загрязнения и обеспечить место, куда смогут переместиться клетки во время заживления раны.
Когда финансовые возможности ограничивают использование более инвазивных методов, можно делать промывание челночной бурсы с входом/выходом жидкости и антибиотика через введенную на 3,5см. иглу для люмбальной пункции 18 калибра. (рис.7)

Рис. 7: Установка иглы в бурсу для аспирации жидкости, как для предотвращения развития бактерий и снижения чувствительности, так и для основательного промывания.
Так или иначе, необходимо убедить клиента в том, что эта процедура эффективна только на ранних стадиях, с минимальным заражением, но даже тогда, шансы намного меньше, нежели при хирургическом исследовании и промывании.
При раннем обнаружении, лошади с инфекцией челночной бурсы, которых лечили с применением правильного хирургического вмешательства, через 4 дня после травмы уже показывали довольно неплохие результаты. Другой источник сообщал об успешном выполнении артроскопического исследования челночной бурсы, которое было предпринято вместо более агрессивной ???. В случаях с задними ногами, шансов вернуться к привычной деятельности больше, нежели в случаях с передними. Когда задет глубокий пальцевый сгибатель, прогноз более осмотрительный. Самая распространенная и самая большая ошибка в лечении таких случаев это изначальное использование консервативного подхода.
5. Рваные и проникающие раны, затрагивающие копытный сустав
Септические процессы в копытном суставе обычно бывают вызваны травмами копыта, чаще всего рваными ранами передней части венчика. Колотые раны стрелки могут повредить глубокий пальцевый сгибатель, челночную бурсу и копытный сустав, что приводит к сепсису бурсы и сустава. Диагностирование и лечение синовиального сепсиса было описано в предыдущей части, где говорилось о проникающих ранах челночной зоны. Разница в диагностировании и лечении рваной раны, затрагивающей копытный сустав, будет описана здесь.
Необходимо получить четкую предысторию, чтобы определить, сколько времени прошло после травмы, какую-либо информацию о ране (например, что ее вызвало), объем и текстура жидкости, вытекающей из раны, и насколько сильно лошадь хромала после травмы. Информация о том, как рану лечили, в частности, какие использовали препараты, чрезвычайно важна. Рваные раны, затрагивающие копытный сустав (да и вообще любой сустав, если на то пошло), можно поразительно легко излечить, если в суставе есть дренаж и в него постоянно вводят антибиотики и нестероидные противовоспалительные препараты. Если ветеринар видит, что местонахождение раны повышает риск того, что повреждена суставная капсула в передней части ноги, ему необходимо провести диагностические процедуры, чтобы опровергнуть вовлеченность суставной капсулы.
Рентгенологическое обследование рваных ран венчика при сепсисе копытного сустава может выявить наличие просветов в межсуставном пространстве из-за скопления жидкости, а так же случайные воздушные пузырьки в суставном пространстве (что предполагает, что сустав открыт или там находится газопродуцирующий организм). Однако, результаты рентгена могут быть противоречивы; в частности, если сустав открыт, жидкость там практически не скапливается. Вдобавок, можно увидеть трещины, костно-хрящевые фрагменты или рентгено-контрастные инородные тела в суставе, но чаще всего, они находятся близко к самому проколу/ране. В хронических случаях будет виден остеомиелит. Контрастная артрография может помочь доказать то, что затронут сустав, однако, пункция сустава, анализ суставной жидкости и исследование давления жидкости могут быть более полезны, нежели артрография.
Диагностическое УЗИ может быть полезно для определения оценки характера синовиальной жидкости. Демонстрация большого кармана с жидкостью может быть крайне полезна для ультразвукового слежения за установкой иглы в карман, что повышает шансы на восстановление суставной жидкости. Повышение уровня концентрации клеток и содержания волокон (клейковины) в синовиальной жидкости, повышает ее эхогенность. Наличие пузырьков воздуха предполагает то, что в сустав есть доступ воздуха, либо в суставной жидкости находятся газопродуцирующие организмы. Необходимо с помощью ультрасонографии обследовать область прокола/саму рану, чтобы понять, какие мягкие ткани задеты и находится ли инородное тело до сих пор в ране. Стерильная подготовка раны с применением стерильной смазки в саму рану позволит провести более полное ультразвуковое исследование раневой области. Надевание стерильного чехла/перчатки поверх датчика может позволить установить зонд четко над раной и/или в нее для более внимательного осмотра поврежденных важных структур. Вдобавок, ультрасонографическое диагностирование сгибателя на внутрисуставные повреждения и травмы связок может значительно повлиять на прогнозы.
Во время установки иглы для сбора образца, советую оценить целостность суставной капсулы посредством введения стерильного сбалансированного электролитного раствора в сустав. Жидкость необходимо вводить под давлением и рану нужно осмотреть на предмет утечки жидкости. Иногда необходимо, чтобы лошадь прошла небольшое расстояние, чтобы увидеть, как из раны потечет жидкость. Выходящая из раны жидкость это следствие разрыва капсулы. Как говорилось в прошлом разделе, подтверждение инфекции сустава показывает необходимость агрессивного медицинского и хирургического вмешательства.
Артроскопия рекомендуется для лечения сепсиса в суставах, доказано так же, что она очень полезна как вспомогательное средство при лечении сепсиса суставов посредством объемного промывания сустава и обширной обработки поврежденной синовиальной мембраны. Артроскопия позволяет выполнить более полное обследование сустава и обширную обработку поврежденной синовиальной ткани, особенно с механическими инструментами. Наличие костно-хрящевых фрагментов и областей, пораженных остеомиелитом, лечатся более эффективно как раз с помощью таких технологий. Технология артроскопии подробно описана во многих хирургических текстах. Ранее для лечения зараженных суставов делали вскрытие полости сустава, но было доказано, что артроскопия это более эффективный метод, т.к. при вскрытии сустава обзор и возможность обработки сустава ограничены. Однако, в случае чрезвычайного заражения раны, рекомендуется расширить пути для артроскопии для выполнения разреза сустава, что в свою очередь обеспечит постоянный отток септической жидкости, а так же позволит легко установить иглу канюли или катетер для усиленного промывания когда животное стоит. В суставах с чрезмерно большой суставной капсулой (необходимой для большого количества различных движений), таких как копытный сустав, для увеличения местного поступления антибиотиков, можно использовать пропитку, поли-метил-метакрилатные шарики или цилиндры.
Недавний отчет оценил применение эндоскопического промывания в лечении септичных суставов, оболочек сгибателей и бурсы. В первую очередь, после промывания были зашиты эндоскопические пути и раны после травмы. Последующая информация говорила, что из 181 случая 90% лошадей выжили и 81% снова смогли вернуться к двигательным функциям.(ссылка на литературу №9) В этих случаях положительный итог стал возможен благодаря своевременному началу лечения. Вряд ли такой подход будет успешен в случае с лошадьми с более застарелыми ранами, содержащими большое количество фибрина, и с серьезным поражением тканей.
В случае застарелого септического артрита, шансы на долгую жизнь малы (всего около 40% за всю историю изучения. - ссылки на литературу №№10-11)). Порой при анкилозисе (неподвижность суставов) можно, в конце концов, добиться достаточной прочности копыта для пастбищного содержания. Использование имплантатов губчатого вещества кости может помочь простимулировать появление анкилозиса, если это необходимо.
6. Инфекции копытных хрящей
Рваные и колотые раны, абсцессы и, зачастую, трещины стенки копыта могут затронуть копытные хрящи. Раны, затрагивающие копытный хрящ могут вызвать некроз хряща, что может привести к хронической инфекции хряща. Инфекция копытного хряща(-ей) называется квиттор (некроз копытных хрящей) и чаще всего встречается среди упряжных пород. Застарелая незаживающая рана или образовании абсцесса со скачкообразными гнойными выделениями из поврежденного хряща это обычная клиническая картина. Диагноз основывается на клинических признаках опухоли и вытекании жидкости из пораженного хряща. Первичный дифференциальный диагноз - хронический абсцесс копыта. Область дренирования при квитторе обычно находится поверх венчика, поскольку большинство внутристеночных абсцессов ("камешек") (Неточный термин для обозначения разнообразных абсцессов, затрагивающих кожу и мягкие ткани копыта. - прим. перев.) вытекают из венчика. Может быть сильная хромота, особенно, когда из-за накопления гноя в инфицированных структурах повышается давление. Как и при абсцессах копыта, после появления дренажного отверстия, хромота начинает уменьшаться.
В копытные хрящи слабо поступает кровь, поэтому и заживают эти ткани медленно. Более того, т.к. большинство хрящей находится в роговой капсуле копыта, сложно провести туда хороший дренаж. Поэтому квиттор требует хирургического вмешательства. Предпочтительное лечение это хирургическое удаление всей пораженной ткани и установка качественного вентрального дренажа совместно с противомикробными препаратами широкого спектра. Необходимо вырастить бактерии с пробы из раны, но желательно вырастить смешанную популяцию бактерий. Хирург может отправить на выращивание части пораженного хряща, удаленные во время операции, что даст более точную оценку наличия бактерий и их чувствительности к препаратам.
Изогнутый надрез, сделанный ближе к месту прикрепления, делается для определения инфицированного хряща. Рассечение необходимо делать очень аккуратно, т.к. пальмарная часть сумки копытного сустава находится как раз по оси к копытным хрящам. Хоннас (см. список использованной литературы №12) рекомендовал растянуть копыто, чтобы копытная капсула растягивалась и, следовательно, отдалялась от области надреза. Так же может применяться хирургическое надрезание с помощью введения нового синего метилен-красителя в дренажный канал для четкого определения поврежденных тканей. Полное удаление всего пораженного хряща может вызвать необходимость удаления части передней стенки, что можно сделать с помощью инструмента Дремеля или трепана, при этом необходимо следить за тем, чтобы не повредить ткани венчика.
После того, как было сделано рассечение, необходимо расширить копытный сустав с помощью вливания стерильного сбалансированного электролитного раствора и осмотреть рану на предмет вытекания жидкости, что сказало бы о том, целостность суставной капсулы была нарушена. Если капсула копытного сустава "одета" в деформированные ткани, прогноз ухудшается и сустав необходимо лечить как пораженный инфекцией. Если есть шанс закрыть суставную капсулу, нужно попробовать это сделать. Если это невозможно, нужно лечить рану как открытую после артроскопии, как было описано в главе про септический артрит. Если возможно, нужно сразу же зашить разрез на коже.
Прогноз достаточно осторожный, т.к. может быть достаточно сложно удалить всю зараженную ткань. Так же разрез может разойтись, что сильно усложнит те случаи, в которых во время попытки удалить поврежденную ткань был поврежден копытный сустав. Если поврежден копытный сустав, необходимо намного более активное лечение, по принципам, описанным выше.
7. Местные вливания при септических процессах в пальце
При ранах копыта инфекция это серьезное осложнение. Инфекции копыта сложно лечить, т.к. они чаще всего полимикробные; к тому же, организмы могут быть устойчивы к большинству наиболее широко используемых антибиотиков, а зараженная область может быть слабо васкуляризирована (из-за своей природной структуры и/или потому, что сосудистый поток препятствует опуханию мягкий тканей внутри роговой капсулы копыта). При наличии поврежденных тканей, формировании гематомы, лишении кости сосудов или инородного тела (включая землю и частички навоза), инфекция увеличивается.
Сепсис, повреждения сосудистой системы и падение уровня pH - это все следствия воспаления и ишемии, но их можно предотвратить при подходящем методе доставки антибиотиков к поврежденным тканям. Более того, повреждения сосудистой системы повышают риск омертвения костных тканей, что может привести к размножению бактерий.
Региональное вливание включает в себя доставку антибиотика к выбранной области конечности по вене. Вводить необходимо под давлением, чтобы обеспечить доставку жидкости ко всем васкуляризированным областям, расположенным дистально к кровоостанавливающему жгуту. Задержка антибиотика в венозном пространстве на несколько минут позволяет ему распространиться в окружающие ткани, которые, иначе, имеют недостаточный приток крови. В течение местных вливаний в копыто, можно достигнуть концентраци антибиотиков в тканях в 25-50 превышающей минимальную концентрацию, необходимую для уничтожения всех патогенных бактерий. таким образом, с помощью этой технологии можно достичь лечебной концентрации антибиотиков даже в омертвевшей ткани.
8. Технология
Региональные вливания в палец можно делать стоЯщей лошади. Коду поверх средней или боковой пальцевой вены нужно продезинфицировать. В пальцевую вену асептически устанавливается катетер; большинство врачей используют катетер 20 калибра и ставят его в боковую пальцевую вену. На щетке закрепляется жгут или бандаж Эшмарка (рис.8).

Рис. 8: Наложение жгута на уровне челночной кости может быть полезно при операции или местном вливании в палец. К катетеру присоединяется расширитель и вливание начинается. В идеале антибиотик необходимо выбирать в зависимости от бактериального анализа зараженных тканей. Хотя зачастую, первое вливание приходится делать раньше, когда результаты еще не готовы. Тогда ветеринар должен опираться на свое чутье и опыт и выбрать подходящий антибиотик самостоятельно, для наиболее вероятного(-ых) организма(-ов). Наиболее часто используемые антибиотики для такого рода процедур: Амикацин (0,5-1,0г.), Гентамицин (1г.), Калийный Пенециллин (10млн. ед.), Тиментин (1г.) и Цефазолин (1-2г.). Вне зависимости от выбранного антибиотика и дозы (например, 1г. Амикацина), его необходимо разбавить в 20мл. стерильного сбалансированного электролитного раствора. Этот раствор вливается от 30 до 60сек., но жгут нужно оставить на месте вплоть до 20-30мин. и только потом снять.
Список литературы: (переводить, я считаю, необходимости нет, но если кого-то что-то заинтересует - пишите!
1. Richardson GL, Pascoe LR, Meagher D. Puncture wounds of the foot in horses: diagnosis and treatment. Compend Cont Educ Pract Vet 1986;8:S379-S387.
2. Stashak TS. Adams' lameness in horses, 4th ed. Philadelphia, PA: Lea and Febiger, 1987;703-710.
3. Redding WR. Pathological conditions involving the internal structures of the foot, equine podiatry. Saunders/Elsevier, 2007.
4.Boado A, Kristoffersen M, Dyson S, et al. Use of nuclear scintigraphy and magnetic resonance imaging to diagnose chronic penetrating wounds in the equine foot. Equine Vet Edu 2005;17:62-68.
5.Moyer W, O'Brien TR, Walker M. Non-septic pedal osteitis - a cause of lameness and a diagnosis, in Proceedings. 45th Annual American Association of Equine Practitioners Convention 1999;178-179.
6. Morrison SE. How to use sterile maggot debridement therapy for foot infections in the horse, in Proceedings. 51st Annual American Association of Equine Practitioners Convention 2005;461-464.
7.Gaughn EM, Rendano VT, Ducharme NG. Surgical treatment of septic pedal osteitis in horses: nine cases (1980-1987). J Am Vet Med Assoc 1989;195:1131-1135.
8.Cruz AM, Pharr JW, Bailey JV, et al. Podotrochlear bursa endoscopy in the horse: a cadaver study. Vet Surg 2001; 30:539-545.
9.Wright IM, Smith MRW, Humphrey TCJ, et al. Endoscopic surgery in the treatment of contaminated and infected synovial cavities. Equine Vet J 2003;35:613-619.
10.Schneider RK, Bramlage LR, Mecklenburg LM, et al. Open drainage, intra-articular and systemic antibiotics in the treatment of septic arthritis/tenosynovitis in horse. Equine Vet J 1992;24:443-449.
11.Schneider RK, Bramlage LR, Mecklenburg LM, et al. Retrospective study of 192 horses affected with septic arthritis/tenosynovitis. Equine Vet J 1992;24:436-442.
12.Honnas CM, Welch RD, Ford TS, et al. Septic arthritis of the distal interphalangeal joint in 12 horses. Vet Surg 1992; 21:261-268.
13. Whitehair KJ, Blevins WE, Fessler JF, et al. Regional perfusion of the equine carpus for antibiotic delivery. Vet Surg 1992;21:279-285.
14. Palmer SE, Hogan PM. How to perform regional limb perfusion in the standing horse, in Proceedings. 45th Annual American Association of Equine Practitioners Convention 1999;124-127.